過往醫保支付制度改革相關政策
時間 | 頒發部門 | 政策內容解讀 |
2011年 | 人社部 | 《關于進一步完善支付方式改革的意見》要求各地結合基金收支預算管理加強總額控制,探索總額預付。此外,結合門診統籌的開展探索按人頭付費,結合住院門診大病的保障探索按病種付費。 |
2013年 | 人社部、財政部、衛生部 | 《關于開展基本醫療保險付費總額控制的意見》指出按照“結合基金收支預算管理加強總額控制,并以此為基礎,結合住院、門診大病的保障探索按病種付費的改革方向。各統籌地區利用兩年左右的時間全面啟動總額控制管理。 |
2014年 | 人社部 | 《關于進一步加強基本醫療保險醫療服務監管的意見》明確提出要優化信息化監控手段,建立醫療保險費用監控預警和數據分析平臺。 |
2014年 | 人社部 | 《關于全面推進基本醫療保險醫療服務智能監控的通知》要求通過兩年時間,在全國所有統籌地區普遍開展智能監控工作,逐步實現對門診、住院、購藥等各類醫療服務行為的全面、及時、高效監控。 |
2015年 | 發改委、人社部、財政部、衛生部、中醫藥管理局 | 《關于控制公立醫院醫療費用不合理增長的若干意見》明確提出要求將控制公立醫院醫療費用不合理增長作為深化醫改的重要目標和任務,建立健全醫療費用監控和公開機制,改革醫保支付方式,規范和引導醫療服務行為。 |
2016年 | 國務院 | 《關于整合城鄉居民基本醫療保險制度的意見》要求系統推進按人頭付費、按病種付費、按床日付費、總額預付等多種付費方式相結合的復合支付方式改革,建立健全醫保經辦機構與醫療機構及藥品供應商的談判協商機制和風險分擔機制,推動形成合理的醫保支付標準。 |
2017年 | 人社部、財政部、衛計委 | 《關于加強基本醫療保險基金預算管理發揮醫療保險基金控費作用的意見》提出全面實施以總額預算為基礎,門診按人頭付費,住院按病種、按疾病診斷相關分組(DRGs)、按床日付費等多種方式相結合,適應不同人群、不同疾病及醫療服務特點的復合支付方式,逐步減少按項目付費。 |
2017年 | 國務院 | 《關于進一步完善基本醫療保險支付方式改革的指導意見》提出開展按疾病診斷相關分組(DRGs)試點。到2020年,醫保支付方式改革覆蓋所有醫療機構及醫療服務,全國范圍內普遍實施適應不同疾病、不同服務特點的多元復合式醫保支付方式,按項目付費占比明顯下降。 |
數據來源:公開資料整理
相關報告:智研咨詢發布的《2018-2024年中國綜合醫療保險行業發展現狀分析及市場前景預測報告》
醫保藥品支付標準是根據藥物在治療效果上的等效性和臨床上的替代性,將藥品進行分組,按照某個基準價確定各組藥品的醫保補償水平。醫保藥品支付價是一種通過限制醫保補償水平實現對藥品費用進行控制的政策,主要是通過減少對高價藥品的需求和刺激藥品生產者主動降價。
在2017版醫保目錄公布之后,被視為醫藥市場最重要影響因素的醫保支付標準正在由人社部積極準備發布中,但由于政策與藥品市場價格協調問題、醫保支付標準的內在問題、一致性評價問題,截至2017年底,醫保支付標準還沒有正式出臺。
醫保支付價面臨的問題
面臨的主要問題 | 主要產生原因 |
政策與藥品市場價格協調問題 | 醫療機構的壟斷和回扣等因素擾亂了藥品市場價格;實施藥品集中招標采購,但市場上只有競標價而沒有可參照的市場價;在采購價的基礎上又實行藥品零差率,醫院的采購市場不再有。 |
內在機制性問題 | 作為單一支付方,醫保與發改委、藥品招標辦一樣,面臨著“壟斷”問題。醫保如果置于市場之外制定支付標準,就相當于當年的發改委定價,難以獲得定價信息;醫保如果直接入市進行帶量采購,則會面臨集中招標采購中,招標辦面臨的購買方壟斷的問題,打亂市場機制。 |
一致性評價問題 | 醫保支付標準的實施,是針對同通用名的藥品實施統一的支付基準價,因而通用名的藥品能確保療效一致,是醫保支付標準能否成行的前提。然而,我國醫藥工業長期以來以仿制藥為主,較為寬松的仿制藥市場準入條件,造成我國同通用名藥品由多家企業生產的普遍現狀,但這些生產企業在研發能力、生產工藝、質量控制等方面差異較大,從而導致我國同通用名藥品質量和療效不盡相同。 |
數據來源:公開資料整理
醫保支付標準難以出臺的障礙側面也反映了對醫保支付相關職能部門的迫切需求。這些障礙涉及醫療保障制度、定價制度、支付制度,而國家醫療保障局正是這些職能的統一部門。醫保局的設立為促進醫保定價標準形成帶來有力保障。其中,醫保支付標準最核心的環節就是建立定價模型,附以定價數據。目前全國主流的醫保支付標準有三個試點省份,定價數據在其中發揮重要作用。
目前三種主流的醫保支付標準定價模式
試點省份 | 定價模型 |
福建模式 | 最高銷售限價和醫保支付價由醫保辦制定。支付結算價由統籌基金支付。鼓勵醫療機構在最高銷售限價的前提下與藥企談判,多次議價,結余歸己。 |
安徽模式 | 采集安徽省醫保支付參考價目錄內藥品價格數據,包括2014年以來全國各省(市、區)省級集中招標采購中標價格和安徽省公立醫療機構帶量采購實際成交價格,即醫保支付參考價=省級中標價(全國最低)。 |
浙江模式 | 浙江上年該品種成交額÷成交量=醫保支付標準。但浙江控費的優勢在于全省各片區一年以來持續不斷地降價,降價結束后再本省上下聯動導入省交易平臺,然后再全國左右聯動,屢創新低。 |
數據來源:公開資料整理
2017年1月24日,審計署發布2017年一號公告,公布基本醫療保險和城鄉居民大病保險等醫療保險基金專項審計結果:在對28個省本級、166個市本級和569個縣(市、區),資金金額共計3433.13億元的醫保基金進行抽查中,共發現15.78億元醫保基金涉及違法違規問題,約占抽查資金總額0.46%。主要問題包括醫保基金支出被擠占挪用、制度間銜接不到位造成重復參加基本醫療保險和重復報銷醫療費用等。305萬人重復參加基本醫療保險,造成財政多補助14.57億元,305萬人中有5124人重復報銷醫療費用1346.91萬元。
923家定點醫療機構和定點零售藥店涉嫌通過虛假就醫、分解住院等方式,騙取套取醫療保險基金2.07億元作為本單位收入核算,也有少數自然人涉嫌通過虛假異地發票等方式,騙取醫療保險基金1007.11萬元。
醫保基金管理主要問題
存在問題 | 問題描述 |
征繳問題 | 部分地區和單位存在少繳少征醫療保險費、財政補助補貼資金未足額到位、征收的保險費未及時上繳等問題。 |
管理問題 | 醫保基金支出管理不規范。 |
制度問題 | 制度間銜接不到位,造成重復參加基本醫療保險和重復報銷醫療費用,還有部分企業醫療保險基金仍在封閉運行。 |
騙保問題 | 部分機構和少數自然人騙取套取醫療保險基金。 |
違規收費問題 | 部分醫療和經辦機構違規加價或收費。 |
數據來源:公開資料整理
目前國際上常用的支付方式主要分為以下六種:一是按項目付費;二是按人頭支付;三是按單元進行支付,包括按床日支付方式和按均次費用支付方式;四是按單病種付費方式;五是按疾病診斷相關組(DRGs)支付;六是按照總額支付方式。我國醫保以按項目付費和按總額支付付費為主。DRGs(DiagonsisRelatedGroups)為按疾病診斷分類,根據病人的年齡、性別、住院天數、臨床診斷、病癥、手術、合并癥與并發癥、疾病嚴重程度等數據,將病人分入診斷相關組。
DRGs引入相對權重值(RW)和病例組合指數(CMI),以科室、醫務人員為分析對象,分別計算出其各自對應的RW和CMI值。分析科室、醫務人員的DRGs組分布情況,并基于CMI值對醫療服務質量、效率、安全等各項指標進行橫向和縱向比較,分析出引起CMI變化的原因,引導醫療機構進行醫療資源結構優化調整。
2017年6月28日,國務院辦公廳發布關于進一步深化基本醫療保險支付方式改革的指導意見。意見要求,加強醫保基金預算管理,全面推行以按病種付費為主的多元復合式醫保支付方式;各地要選擇一定數量的病種實施按病種付費,國家選擇部分地區開展按疾病診斷相關分組付費試點,鼓勵各地完善按人頭、按床日等多種付費方式;到2020年,醫保支付方式改革覆蓋所有醫療機構及醫療服務。
目前北京對DRGs的主要應用是醫院績效評價,北京衛計委會公布《北京地區醫療機構及重點專科的住院醫療服務評價報告》,用于對北京地區主要的105家二、三級醫院的醫療服務績效進行排名。
這種績效評價產生了積極的結果:以北醫三院為例,在實施了DRGs后,平均住院日從2004年的11.3日,到了2014年降至6.18日;而2015~2017年北京綜合醫院低風險組病例失望率有明顯降低。
2015-2017年北京綜合醫院低風險組病例死亡率
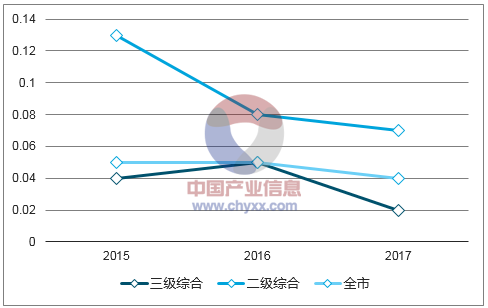
數據來源:公開資料整理
 智研咨詢 - 精品報告
智研咨詢 - 精品報告

2025-2031年中國醫保支付方式DRG/DIP行業市場分析研究及發展戰略研判報告
《2025-2031年中國醫保支付方式DRG/DIP行業市場分析研究及發展戰略研判報告》共十章,包含2020-2024年DRG/DIP下醫院行業發展狀況分析,中國DRG/DIP相關企業經營狀況分析,2025-2031年中國DRG/DIP發展前景及趨勢分析等內容。

 公眾號
公眾號
 小程序
小程序
 微信咨詢
微信咨詢


















![趨勢研判!2026年中國汽車零部件行業發展全景速覽:行業發展迅速,整體呈大而分散、梯隊分化、新能源與智能化重構格局、國產替代加速的特征[圖]](http://img.chyxx.com/images/2022/0330/d1363a7ee3953fc25ed09e0b79158acce9dc7c22.png?x-oss-process=style/w320)
![趨勢研判!2026年中國幼兒在線教育行業政策、用戶規模、市場規模、重點企業及發展趨勢:受益于互聯網與教育融合政策,幼兒在線教育規模達27.63億元[圖]](http://img.chyxx.com/images/2022/0330/ce25a2275c336b52d58303ed80fb7924b3fd1022.png?x-oss-process=style/w320)
![2026年中國城市軌道交通車輛行業產業鏈圖譜、保有量、中標情況、競爭格局及未來競爭趨勢分析:中車長客龍頭優勢明顯[圖]](http://img.chyxx.com/images/2022/0330/dd2a6e2dd1963d26c8672c625ba6166e69bd4120.png?x-oss-process=style/w320)
![2026年中國沼氣發電行業產業鏈、裝機規模、競爭格局、競爭趨勢分析:受國家垃圾零填埋政策影響,企業業績承壓[圖]](http://img.chyxx.com/images/2022/0330/b388a599ab8b82a70e79838a8b0d600efa11727f.png?x-oss-process=style/w320)
