根據醫保局的工作職責,三大醫保局信息系統產品體系有望加速建設,醫保IT行業面臨歷史性發展機遇,未來成長空間廣闊。醫保局信息系統三大產品體系分別是醫保業務系統、醫保基金管理系統、藥品招標采購平臺。
從2012年開始全國公共財政支出中用于人社信息化建設的費用逐年穩步增長,2018年費用規模達到22.40億元,同比增長11.78%。
2012-2018年人社IT財政支出及增長(單位:億元,%)
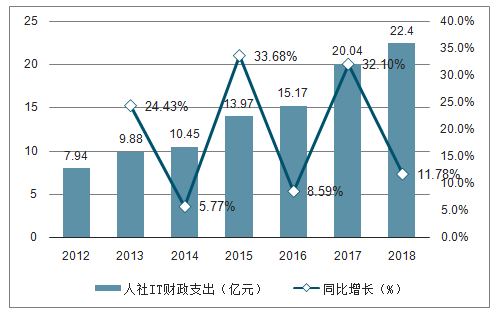
數據來源:公共資料整理
相關報告:智研咨詢發布的《2020-2026年中國醫保信息化產業運營現狀及發展前景分析報告》
一、醫保IT系統升級換代在即,未來2-3年行業爆發式增長
1.醫保局成立后頂層設計新一代醫保系統,醫保IT系統升級換代在即
醫療保險屬于五類社會保險中的一種,社會保險統歸人力資源與社會保障部管理,醫療保險系統為大社保系統中的一部分。而2018年新設立的醫保局與人社部平級,并且醫保局匯集了人社部、衛健委、發改委等多部委的行政職能,在醫療體系內具備較強的話語權。醫保局根據自身的業務需求以及最新的信息技術,頂層設計了新一代醫保信息系統。目前國家醫保局層面的新一代醫保信息系統正處建設期,待系統建設完畢,將以統一的技術標準和數據標準進行全國性的推廣。
從國家醫保局IT系統招投標情況來看,新系統一共包含9個包段,共計16套系統,系統包含內部統一門戶子系統、內部控制子系統、跨省異地就醫管理子系統、支付方式管理子系統、醫療服務價格管理子系統、藥品和醫用耗材招采管理子系統、公共服務子系統、信用評價管理子系統、基金運行及審計監管子系統、醫療保障職能監管子系統、宏觀決策大數據應用子系統、運行監測子系統、基礎信息管理子系統、醫保業務基礎子系統、應用支撐平臺子系統、應用系統集成服務。9個包段中第8包屬于醫保系統的基礎核心系統。而久遠銀海中標了其中的第2包和第8包,負責跨省異地就醫管理子系統、基礎信息管理子系統、醫保業務基礎子系統、應用支撐平臺子系統建設。
國家醫保局信息系統中標情況
包段 | 包名稱 | 中標人 |
1 | 內部統一門戶子系統 內部控制子系統 | 東軟集團股份有限公司 |
2 | 跨省異地就醫管理子系統 | 四川久遠銀海軟件股份有限公司 |
3 | 支付方式管理子系統 醫療服務價格管理子系統 | 創智和宇信息技術股份有限公司 |
4 | 藥品和醫用耗材招采管理子系統 | 廈門海西醫藥交易中心有限公司 |
5 | 公共服務子系統 信用評價管理子系統 | 易聯眾信息技術股份有限公司 |
6 | 基金運行及審計監管子系統 醫療保障只能監管子系統 | 上海金仕達衛寧軟件科技有限公司 |
7 | 宏觀決策大數據應用子系統 運行監測子系統 | 平安醫療健康管理股份有限公司 |
8 | 基礎信息管理子系統 醫保業務基礎子系統 應用支撐平臺子系統 | 易聯眾信息技術股份有限公司 四川久遠銀海軟件股份有限公司 創業慧康科技股份有限公司 |
9 | 應用系統集成服務 | 東華軟件股份公司 |
數據來源:公共資料整理
2.20億左右市場需要短期內將釋放,行業迎來高景氣拐點
前我國醫保是地市統籌,因此醫保系統主要建設單位為省及地市醫保局。根據數據,醫保核心業務系統升級換代,省級以及省會城市系統升級換代的費用大約在500萬元-1000萬元,而地市級大約在300-500萬元,市場空間大約在20億元左右。
醫保業務系統升級改造市場空間測算
單位 | 數目 | 升級改造費用 | 市場規模 |
省級醫保局 | 31 | 500萬元-1000萬元 | 約20億 |
地市級醫保局 | 334 | 300萬元-500萬元 |
數據來源:公共資料整理
二、DRGs全面推廣,百億空間待挖掘
1.醫保局DRGs已開啟全國試點,有望全國全面推廣
2019年6月5日,國家醫保局、財政部、國家衛生健康委、國家中醫藥局聯合印發《關于按疾病診斷相關分組付費國家試點城市名單的通知》,確定了北京、天津、河北省邯鄲市等30個城市作為疾病診斷相關分組(DRG)付費國家試點城市。《通知》要求各試點城市及所在省份要在國家DRG付費試點工作組的統一領導下,按照“頂層設計、模擬測試、實際付費”三步走的思路,確保完成各階段的工作任務,確保2020年模擬運行,2021年啟動實際付費。預計2021年也將啟動基于各省試點城市經驗進行省內推廣工作。
DRGs試點的重要任務
重點任務 | 主要內容 |
健全DRG付費的信息系統 | 各試點城市要在統一使用國家制定的疾病診斷、手術操作、藥品、醫用耗材和醫療服務項目編碼的基礎上,根據DRG付費的要求,完善醫保付費信息系統,處理好與試點醫療機構的數據接口,確保試點醫療機構與醫保支付系統的順暢對接。 |
制定用于醫保支付的DRG分組 | 各試點城市要按照國家制定的DRG分組技術規范的要求,在核心DRG(A-DRG)的基礎上,根據當地實際,制定地方DRG分組體系和費率權重測算等技術標準,實現醫保支付使用的DRG分組框架全國基本統一。 |
統一DRG醫保信息采集 | 各試點城市要按照國家試點工作組的要求和醫保信息采集標準,組織醫保經辦機構和醫療機構上報前三年基本數據。在模擬測試階段,按照國家統一的醫保信息采集標準采集醫療機構相關數據,并統一報送。 |
不斷完善醫保支付政策和經辦管理流程 | 各試點城市及所在省份要按照國家DRG付費工作組的要求,參與和配合醫保支付政策和經辦管理流程的制定工作,并根據當時實際進一步完善醫保支付政策、經辦管理流程和定點管理協議,不斷健全DRG支付體系。 |
加強對醫保定點醫療機構的管理 | 要指導參與DRG試點的醫療機構完善內部醫療管理制度,強化醫療行為、病案編碼、服務質量等方面的監管,健全以保證質量、控制成本、規范診療、提高醫務人員積極性為核心的管理機制,充分發揮醫保支付的激勵約束作用。 |
數據來源:公共資料整理
2.醫保端+醫院端DRGs市場百億規模,行業空間廣闊
DRGs主要是通過數據的聚合、分類、集成、處理、挖掘和模型優化,實現住院病人醫保費用預算和費用支付精細化的閉環管理。要實現DRGs模式的落地,需要相關信息系統做支撐。
DRGs運營邏輯流程
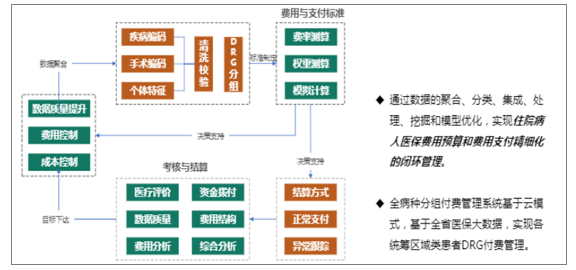
數據來源:公共資料整理
DRGs分組器是DRGs系統中不可或缺的部分,但DRGs落地還需要其他系統做支撐,比如部署于醫保中心的全病種分組付費管理系統(實現區域內住院病種醫保病種定價、付費管理、費用監控),醫院DRGs平臺系統(提供病案首頁數據質量控制、費用指標精細化監控、異常數據精準追溯服務等功能),醫保DRGs監控系統(提供醫療費用稽核、醫院協同管理等功能)。DRGs政策若要真正落地,需要區域內DRGs信息系統(醫保局端DRGs以及醫院端DRGs)支撐。
DRGs系統體系簡示圖
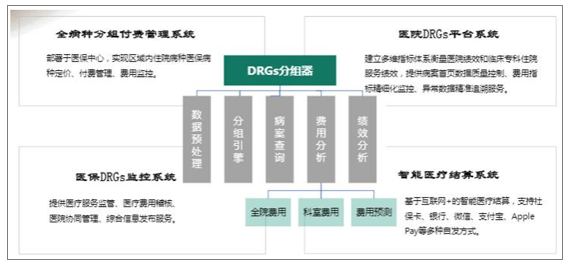
數據來源:公共資料整理
根據數據,地市級醫保局初步建設DRGs系統費用大約在1000萬左右,其中包含數據的清洗、DRGs咨詢、信息系統建設等費用。但DRGs分組以及收費標準會隨著醫藥行業發展以及政策變化而變化,因此醫保局DRGs系統不僅需要系統的運維服務,而且需要DRGs標準的咨詢服務。預計系統建成后的運維服務費用約為200萬元-300萬元。從醫院端DRGs來看,三級醫院建設DRGs系統的費用約100萬元-200萬元,
三級醫院全國約2300多家;二級醫院約50萬元-100萬元,二級醫院全國約8000多家。醫院DRGs系統建設完畢后,后續每年收取10%左右的系統運維費用。醫保及醫院端DRGs系統建設的市場空間將達140億元,運維服務費用約20億元。DRGs系統市場空間廣闊,有望打開醫保信息化成長空間。
- | 數目(個) | 單價 | 市場規模 | |
醫保局端 | 334 | 建設:約1000萬元 | 約30億元 | |
服務:200-300萬元/年 | 約10億元/年 | |||
醫院端 | 三級醫院 | 約2300 | 100-200萬元/套 | 約50億元 |
二級醫院 | 約8000 | 50-100萬元/套 | 約60億元 | |

 公眾號
公眾號
 小程序
小程序
 微信咨詢
微信咨詢


















![2026年中國建筑垃圾處理行業政策、產業鏈、處理規模、競爭格局及發展趨勢研判:市場增長迅速,市場呈現國企主導、民企活躍、外企輔助的競爭結構[圖]](http://img.chyxx.com/images/2022/0408/54b870b64f647f1fc10474b02796382c9242dcfa.png?x-oss-process=style/w320)
![研判2026!中國蘆竹行業發展背景、產業鏈、市場規模、競爭格局及未來發展趨勢分析:產業化、規模化發展進程持續加快[圖]](http://img.chyxx.com/images/2022/0330/d1363a7ee3953fc25ed09e0b79158acce9dc7c22.png?x-oss-process=style/w320)
![趨勢研判!2026年中國寵物醫院行業發展歷程、寵物醫院數量、市場規模、主要品牌及未來趨勢:受益于寵物數量增長與消費升級,寵物醫院規模達437億元[圖]](http://img.chyxx.com/images/2022/0330/ce25a2275c336b52d58303ed80fb7924b3fd1022.png?x-oss-process=style/w320)
![2026年中國軟件測試行業分類、產業鏈、發展現狀、競爭格局、競爭趨勢分析:智能測試時代開啟,行業集中度逐步提高[圖]](http://img.chyxx.com/images/2022/0330/ff5315f651f3e124d0f5a156ac51655e46e5433f.png?x-oss-process=style/w320)
![研判2026!中國乙二醇行業生產工藝、產量、價格及重點企業分析:從擴產承壓到地緣驅動,價格大幅增長[圖]](http://img.chyxx.com/images/2022/0330/99d4e8a78387e45474dcca8da0b56041c69dec09.png?x-oss-process=style/w320)
![2026年中國動物飼料益生菌行業發展歷程、產業鏈、發展現狀、競爭格局和趨勢研判:作為抗生素的替代品,動物飼料益生菌未來發展潛力巨大[圖]](http://img.chyxx.com/images/2022/0330/b388a599ab8b82a70e79838a8b0d600efa11727f.png?x-oss-process=style/w320)
