醫保局實現多個部委職能整合,戰略性購買者地位凸顯。2018年5月31日,國家醫保局正式掛牌成立,實現了“四權歸一”的資源整合。醫保局的成立整合了各項醫保的管理職責,優化了職能配置,加強了對醫保資金的整體管理監督能力。此后,醫保局陸續推動腫瘤藥專項談判、4+7試點城市帶量采購、DRGS及打擊騙保等政策出臺,對行業增長模式提出新的挑戰。
2018年醫保相關政策匯總

數據來源:公開資料整理
醫保局成立,整合各項職能實現醫保管理監督能力優化。2018年醫保領域發生了眾多重大改革,注定是不平凡的一年。5月31日,國家醫保局正式掛牌成立,將人力資源和社會保障部的城鎮職工和城鎮居民基本醫療保險、生育保險職責,國家衛生和計劃生育委員會的新型農村合作醫療職責,國家發展和改革委員會的藥品和醫療服務價格管理職責,民政部的醫療救助職責整合,實現了“四權歸一”的資源整合。醫保局的成立整合了各項醫保的管理職責,優化了職能配置,加強了對醫保資金的整體管理監督能力。
全國層面進行城鄉醫保制度統一部署。7月11日,醫保局聯合財政部、人社部、衛健委共同發布《關于做好2018年城鄉居民基本醫療保險工作的通知》,明確提出2019年將在全國范圍內全面啟動實施統一的城鄉居民醫保制度。醫保局成立后整合了各項醫保的職能,在全國范圍層面上提出了將城鄉居民醫保進行統一部署,也體現出了醫保局在醫保基金整體管理上有所提升。生育保險與職工醫保合并實施將全面推開。12月23日,十三屆全國人大常委會第七次會議上,國務院關于生育保險和職工基本醫療保險合并實施試點工作總結的報告提交審議。指出試點達到預期并符合社會保險制度建設完善方向,形成了成熟的制度政策和運行模式,可以用于全面推開。
我們認為醫保局的成立以及多項醫保、生育保險等的合并將進一步加強國家對基金的管理能力,同時對后續推出支付方式的改革以及相應的支付政策將會更有利,從長遠看有助于對藥品價格的控制力加強、醫保基金可及性和支付安全性加大。
腫瘤藥談判進醫保,創新藥醫保納入加快,靶向藥有望放量。7月18日,醫保局、衛健委發布《關于開展抗癌藥省級專項集中采購工作的通知》,要求各省開始啟動省級抗癌藥集中采購方案,主要涉及降低進口關稅和增值稅的抗癌藥品種,對整體腫瘤藥價格進行了相應的調整。10月10日,國家醫保局發布《關于將17種抗癌藥納入國家基本醫療保險、工傷保險和生育保險藥品目錄乙類范圍的通知》,將17個談判藥品納入醫保,平均降幅達56.7%。17個品種中有10個在2017年及以后上市,2017年上市的品種有6個,包括奧希替尼、阿法替尼、培唑帕尼、瑞戈非尼、維莫非尼、伊布替尼、2018年上市的品種有4個,充分體現了醫保談判對創新藥支付的支持,提高創新藥可及性。同時納入品種中大部分為靶向腫瘤藥,我們認為多靶點抑制劑后續有望實現快速放量。
支持覆蓋農村貧困人口,醫保保障范圍加大。9月30日,醫保局聯合財政部、國務院扶貧辦發布《醫療保障扶貧三年行動實施方案(2018-2020年)》,提出到2020年,農村貧困人口全部納入基本醫保、大病保險、醫療救助范圍,體現出了醫療保障人民受益水平明顯提高,醫保可及性加強,基本醫療的保障范圍增大保障力度增強。
帶量采購政策啟動,政策核心是從長期層面來保障醫保資金支付的安全性。11月15日,《4+7城市藥品集中采購文件》在上海陽光采購平臺正式發布,并于12月17日公布采購中選結果,25個品種的整體平均降幅達到52%,單品種最高降幅為96%。從結果上來看降價幅度超過預期,政府在集采推進過程中表現出高度的決心和力度,政策核心還是從長期層面來保障醫保資金支付的安全性。可以看出對絕大部分中標品種而言,擠掉銷售環節費用,理想情況下還有一定盈利空間;對未中標品種,短期會增加11個城市非集采市場、其他城市以及院外市場的覆蓋。預計未來仿制藥價格的演進會存在時間差,但大方向會逐步向集采價格靠攏。試點DRGs付費模式,探尋醫保基金管理新路徑。2月7日,人社部發布《醫療保險按病種付費病種推薦目錄》,公布130個醫保付費病種,為各地開展按病種付費提供病種選擇。12月20日,醫保局發布《關于申報按疾病診斷相關分組付費國家試點的通知》,提出將組織開展DRGs國家試點申報工作,探索推進路徑,制定并完善全國基本統一的DRGs付費政策、流程和技術標準規范。DRGS推廣需要的條件包括需要科學明確的病種分類方法、良好的信息管理體系;科學公認的疾病治療臨床路徑以及對醫療機構的有效監督等。參考美國、歐洲DRGs的推廣經驗,預計其將是一場持久戰。我們預計未來的醫保控費方式會是多樣化的,總額預付與DRGs結合的可能性較大。各項醫保支付方式分別有其優缺點和相應實施條件。DRGs可以提高醫療服務提供方的成本意識,確定比較科學,相對標準化的服務包,具有一定的控費優勢,是醫保精細化管理的延續,但DRGs同時面臨治療不足、推諉重癥患者等風險。
打擊騙保行為,加強保障醫保基金管理力度。12月15日,醫保局、財政部發布《欺詐騙取醫療保障基金行為舉報獎勵暫行辦法》,明確了涉及定點醫療機構及其工作人員、定點零售藥店及其工作人員、參保人員、醫療保障經辦機構工作人員等的欺詐騙保行為,并表示,統籌地區醫療保障部門可按查實欺詐騙保金額的一定比例,對符合條件的舉報人予以獎勵,最高額度不超過10萬元。從長遠看,加強醫保基金的監管、完善醫保體系將是醫保局的長期工作重點之一,我們認為未來醫保基金的使用、審核和管理力度將會進一步加大、體系也將逐步完善,保證基金支付的安全性患者的可及性。
從結果來看,降幅超過大多數的預期,最根本的原因還是在于醫保開源節流(醫保控費)的總約束,其背后的原因在于經濟的下滑,更深層次的原因在于人口趨勢的變化。我們認為,目前對于我國影響最大的問題,那就是人口的變化。技術、資本、勞動力是經濟增長的三大要素,我國自改革開放以來,非常明顯的特征是資本市場的大發展(資本逐漸充實)同時享受著低廉的勞動成本加上技術的不斷積累,持續的共振,創造了令全世界矚目的增長奇跡。而隨著人口趨勢的逆轉(由金字塔形逐步向倒金字塔型變化),人口紅利的結束,勞動人口的持續減少,勞動力成本將不斷上升,會最終拖累經濟的整體增速,經濟增速的下降直接影響財政收入進而影響財政相關支出(補貼),不僅是醫療行業,其他行業也將受影響。
與中國的人口結構圖相比,印度的人口結構很漂亮,體現印度是一個年富力強的國家
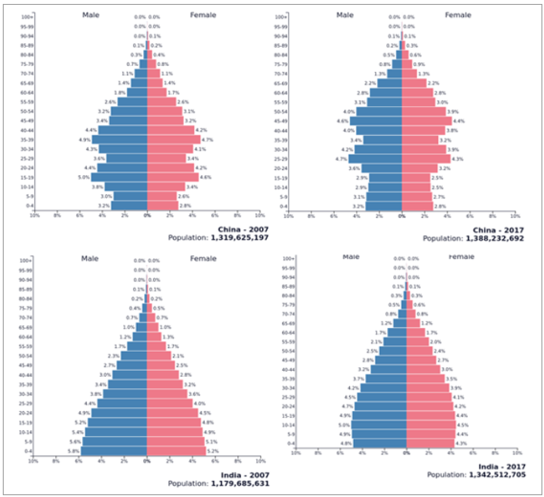
數據來源:公開資料整理
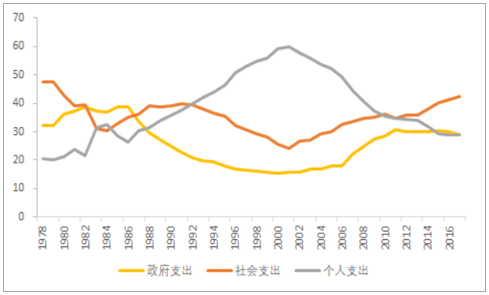
就醫療衛生事業(衛生費用)投入來講,主要是三部分,一部分是政府支出、一部分是社會支出、一部分是個人支出,其核心還是在于經濟增長,宏觀經濟決定了政府能投入的限度,微觀的企業盈利決定了社會能支出的限度,個人的醫療衛生消費支出受制于收入的約束,均和整體經濟增長緊密相關。
衛生費用構成,政府支出在2006年后(新醫改)開始上升(單位:占比)
數據來源:公開資料整理
自2006年以來,新醫改啟動,國家逐步建立覆蓋全面的醫保體系,建立起了城鎮職工、城鄉居民、新農合三大保險體系,目前城鄉居民、新農合逐步實現兩保合一,其中城鎮職工主要依靠公司和個人收入按照一定比例計提,城鄉居民及新農合則較為依賴財政的補貼,醫保制度是我國健康衛生事業的核心支柱,對其進行良好的管理是關乎國計民生的大事。
2017年財政對基本醫療保險的補貼(單位:億元)
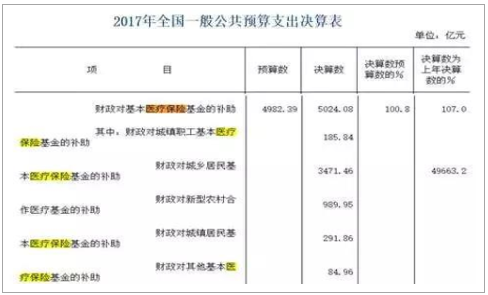
數據來源:公開資料整理
人口趨勢的變化對醫藥醫療而言,除了影響國家對于醫療的補貼和支出外,影響更深遠的是將不斷放大醫療供需矛盾,由于青壯年工作的人口持續減少,老齡化的持續深入,意味著醫療方面要花錢的人越來越多,然而交錢的人越來越少,一長一短的變化,使得供需缺口持續擴大,面臨后續持續不斷膨脹的醫療需求所帶來的潛在巨大消費,醫保有必要提前準備進行開源節流,尤其是很多地方醫保資金已經面臨入不敷出的背景下顯得更為棘手。
我國近年來城鎮職工醫保收支情況(億元)
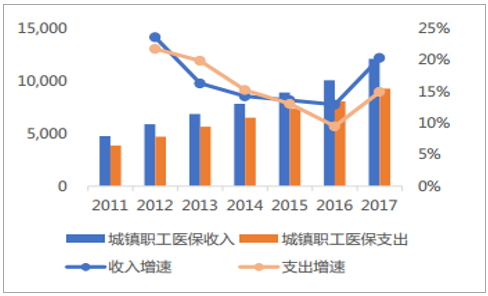
數據來源:公開資料整理
我國近年來居民醫保收支情況(億元)

數據來源:公開資料整理
部分地區醫保面臨收不抵支的情況
年份 | 收不抵支/當期 | 收不抵支/累計 | ||
統籌地區數量(個) | 涉及金融(億元) | 統籌地區數量(個) | 涉及金融(億元) | |
2009 | 114 | 8.9 | 10 | 7.8 |
2010 | 257 | 47.3 | 12 | 23.9 |
2011 | 298 | 46.1 | 10 | 1.7 |
2012 | 232(109) | 71.5(10.3) | 48(7) | 13.4(0.34) |
2013 | 225(108) | 88.9(20) | 22(2) | 5.35(0.74) |
2014 | 185(137) | 81.3(31.1) | 42(7) | 43.2(0.85) |
2015 | 143(61) | 71.4(14.3) | 40(1) | 71(1.6) |
數據來源:公開資料整理
我們預計2022年將是醫保大幅承壓的開端。醫療費用與年齡的關系符合二八原則,一般來講,60歲以上的醫療費用支出會占到人一生中總醫療費用支出的大部分,從整個國家層面看,隨著老齡化的深入,醫療費用將集中爆發,根據歷史出生人口分布預測,我們將在2022年開始迎來老齡化人數的爆發增長,對于醫保而言,需要未雨綢繆,提前應對。
我國近年來醫保收支情況
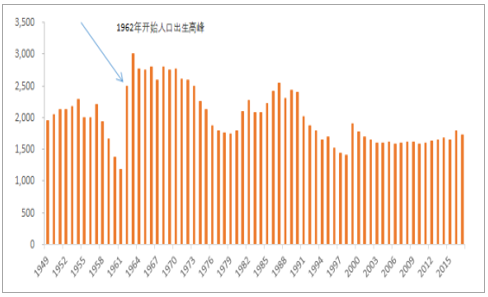
數據來源:公開資料整理
從開源節流角度講,如果可以開源,問題會輕松很多,比如補繳社保等,但這會導致企業的負擔加重,反而可能造成不利影響,而且開源長期并不能持續,節流可能是更好的選擇,從這樣意義上看國家醫保局的成立是帶有歷史使命的。
時間回到今年三月份,國務院機構改革方案中,與醫藥領域密切相關的衛計委、食藥總局、醫改辦被撤銷,組建國家衛生健康委員會、國家市場監督管理總局、國家醫療保障局三大部門,原有分工調整合并,機構的調整有利于推動健康中國戰略,促進三醫聯動,重點關注大健康、人口老齡化、預防重大疾病等方向,為人民群眾提供全方位全周期健康服務,此次改革標志著醫藥行業監管開啟新的篇章。
2018年三月份的國務院機構改革調整,醫保局正式成立

數據來源:公開資料整理
在這次調整中,直接誕生了國家醫療保障局:將人力資源和社會保障部的城鎮職工和城鎮居民基本醫療保險、生育保險職責,國家衛生和計劃生育委員會的新型農村合作醫療職責,國家發展和改革委員會的藥品和醫療服務價格管理職責,民政部的醫療救助職責整合,組建國家醫療保障局,作為國務院直屬機構。國家醫療保障局主要職責是,擬定醫療保險、生育保險、醫療救助等醫療保障制度的政策、規劃、標準并組織實施,監督管理相關醫療保障基金,完善國家異地就醫管理和費用結算平臺,組織制定和調整藥品、醫療服務價格和收費標準,制定藥品和醫用耗材的招標采購政策并監督實施,監督管理納入醫保范圍內的醫療機構相關服務行為和醫療費用等。同時,為提高醫保資金的征管效率,將基本醫療保險費、生育保險費交由稅務部門統一征收。
醫療保障局的新設,我們認為標志著醫保主導定價時代來臨,對醫療產品(藥品/耗材/醫療服務等)的定價、采購產生直接而深遠的影響。市場化情況下,理論上講,反映醫療產品有效需求的支付方應該在價格形成的過程起到關鍵的作用,而在此之前我國藥品、耗材、醫療服務等的管理主體主要有衛計委和發改委,人社部醫保主要負責目錄制定及支付標準的設定,大多數情況下衛計委主導藥品等招標定價后,醫保方只能被動接受價格并支付,醫療產品定價與支付方存在一定脫節。
以往醫療產品定價和支付存在一定脫節
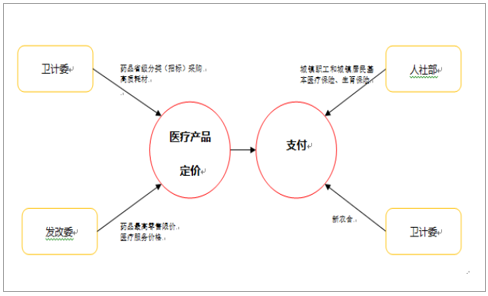
數據來源:公開資料整理
新設的醫保局將藥品定價和支付職能統籌到了一起,提升了醫療產品定價的市場化,醫保局能在藥品招采、支付改革等領域大展手腳,當然醫保局主導的首要工作就是帶量采購。
醫保局統一了定價與支付
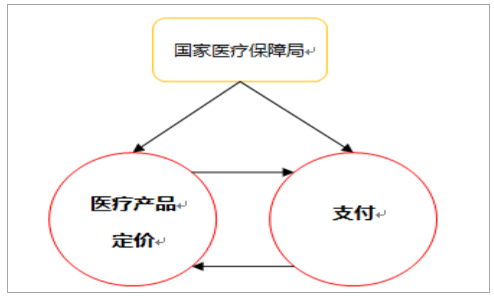
數據來源:公開資料整理
根據陳金甫局長的《實施價值導向的醫保戰略性購買》(2017年12月)可以看出,未來醫保要通過戰略性購買引導中國醫療實現更高質量、更具價值的發展,完成時代的命題:“回歸醫保醫療服務購買的社會屬性,一般性購買,是國民將基金交給醫保部門,醫保部門不只是做出納和會計,而是替國民實施對醫院的博弈,進行價值的選擇和成本的平衡,買到更好的服務。戰略性購買,則是以近搏遠的系統性改善和趨勢性優化:以量搏價,提升醫保集團購買的基金績效;以質取勝,引領醫療服務體系的價值導向;兼容共生,構建未來協調健康、創新驅動的發展格局。”
“醫保不能簡單地跟在患者屁股后面去埋單,或醫生開什么單子我付多少錢,而是要將服務質量和藥品質量作為醫保支付的首要依據。要將這種依據公之于眾,形成強大導向。要將質量管理嵌入評價考核指標,形成強烈的利益激勵。如果說我們過去講醫保支付方式的功能主要強調基金的平衡,而從當下的醫療服務質量現狀看,更有質量的治療,意味著更具效率的基金支出。”
由此可見醫保支付的基本考量在于質量,醫保需要占據醫療鏈條的重要位置(制衡醫院醫生的信息優勢),以量搏價(此次帶量采購的指導思想),而在醫保局統籌招采定價和支付后,對醫保局而言,實現這些目標的條件已經成熟。
值得一提的是,醫保確有戰略購買的能力,在2.5萬億公立醫院業務收入中,醫保基金支出1.5萬億元,權重超過60%,如加上參保人個人負擔,醫保貢獻率80%以上。
醫療保險(含新農合)是醫院收入的主要來源
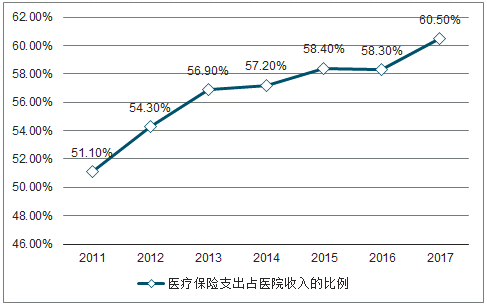
數據來源:公開資料整理
帶量采購作為醫保局成立后第一個大的舉措,從前期醞釀,到2018年12月份結果落地,中間雖有爭議,但最終還是執行并落地,價格降幅巨大引起了市場熱議。此前市場對于仿制藥的主要論調是通過一致性評價后實現進口替代,關鍵假設是進行醫保支付改革,將基準線設在國產仿制藥水平,受損最大的是原研藥(需要大比例患者自費),國產藥雖說不能提價,但是價格下降壓力尚不大,國產藥在價格不大降低的情況下還可以搶占進口原研藥的量,對于國產藥品而言是個比較大的激勵,企業有動力去做一致性評價,工業的利潤也能短期相對穩定。
而醫保局成立后,出乎意料之外的是并沒有立即實施醫保支付改革,而是先行推出31個品種(通過一致性評價)帶量采購的試點,覆蓋上海等11個城市(11個城市藥品銷售額約占全國20-30%),其核心要點是拿城市醫院用藥的50-60%的量給到報價的最低者。
11個城市占全國醫藥市場在20-30%
城市 | 所在省市 | 西藥銷售總額(萬元) | 城市占該省占比 | 全國占比 |
上海 | 上海 | 12913804 | 100% | 8.82% |
北京 | 北京 | 11456275 | 100% | 7.82% |
重慶 | 重慶 | 3254005 | 100% | 2.22% |
天津 | 天津 | 2554129 | 100% | 1.74% |
廣州/深圳 | 廣東 | 13509979 | 50% | 4.61% |
大連/沈陽 | 遼寧 | 3250308 | 50% | 1.11% |
成都 | 四川 | 6620423 | 40% | 1.81% |
廈門 | 福建 | 3151689 | 20% | 0.43% |
西安 | 陜西 | 2478383 | 40% | 0.68% |
全國Total | 146459887 | - | 29.24% | |
數據來源:公開資料整理
這個設計有兩點需要重點強調:
一是強調量,通過量去換取價格。這是醫保作為戰略購買者的關鍵思路,此前雖然政策層面在以省級為主的藥品招采中一直想通過量價掛鉤,發揮規模效應進行降價,但是效果一直不好,主要是招標實際形成價格過程中,并沒有將量的因素考慮在價格的形成權重之中,在質量存在差異的背景下,以省級為單位若統計全省的量作為降價的依據實行起來本身有一定難度。這次由于11個城市份額占比較小,同時品種上只有31個,試點的意義更大,如果效果不佳,影響也相對比較有限。
二是最低價中選。這個設計環節爭議很大,最低價中標并不是新鮮事兒,過去招采的方案中也常常使用,過去的招采制定中實際上也是價低者得,不過前提門檻是技術標作為第一考核環節,雖然在一定程度上也能避免劣幣驅逐良幣的現象發生,但是過去質量層次并不統一,同一品種區分不同質量層次也能中標,所以并非嚴格意義上的最低價中標。此次關鍵在于將50%以上的試點城市投標藥品的量給到最低價廠商,這個量對于投標企業吸引力很大,客觀上會造成投標企業尤其是國產企業的激烈價格競爭,而通過博弈論囚徒困境看,往往的結果對投標的各方都不是有利的,容易出現惡意壓低價格后不能保證質量或者供應的情況,這正是市場所擔心的地方。
那么為什么最后方案在這個細節上并沒有進一步修改呢?關鍵在于幾點:1、醫保方本身是買方,重醫療產品質量,但本身不對產品質量負責,這個需要食藥監局去負責,其底氣在于,國家一致性評價是國家質量工程,食藥監局主導一致性評價,是在行使國家信用背書,后面民眾看到一致性評價logo本身就應該有理由相信產品是質量過硬的,和進口藥質量和療效一樣的藥,而不在乎這個藥到底多便宜,事實上,食藥監局在審核一致性評價的過程中,標準也是趨嚴的,尤其是后續對于片劑要求BE研究批次樣品批量(以投料量計)應不得低于10萬制劑單位,這能夠提升通過一致評價后藥品的質量保障。2、后續具體細則將未中標產品作為備選,一旦中選的藥品供應不足的情況,立即啟動備選藥品的采購(這里我們推測如果出現質量問題,也可迅速采購備選藥品)。在方案中,官方是一再強調質量和供應保證這個帶量采購的前提的。對于帶量采購,我們認為,我們判斷執行力度會很大。
此次帶量采購幾個關鍵點分析判斷
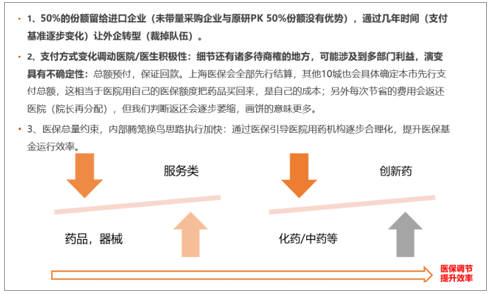
數據來源:公開資料整理
之所以我們判斷對于仿制藥方面如此有壓力,主要是在于認識:1、醫保控費是總約束,不可破;帶量采購是頂層設計,是發展趨勢;2、帶量采購的細節設計會導致惡性的價格競爭;3、雖說是試點,但是大概率后續其他地方會跟標(上海、北京等城市收入高卻用上這么便宜的藥有失公平和合理),品種、范圍后續也大概率會擴大;4、從經濟學上看,仿制藥準入方式大變革,超額收益面臨較大壓力。
這里我們要重點強調藥品準入,我們認為帶量采購最為關鍵的影響是打破了原有仿制藥的準入體系,深刻變革了仿制藥的醫療產業鏈條。通過直接打通藥企和醫院,打破了原有的區域政策壁壘(尋租),實質上是執行了一票制。對于資本而言考慮的就是單純的投資決算,假設報價,中標,成本等,考慮是否有利可圖,在一定條件的最極端情況下,資本的迅速流入會導致行業的超額收益迅速為零。
帶量采購最極端情景假設:超額收益為0

數據來源:公開資料整理
帶量采購最極端情景假設:三大條件

數據來源:公開資料整理
當然,超額收益為零是一個極端的情景假設,我國仿制藥的整體制造水平的提升并不能一蹴而就,需要長時間的積累,這里面涉及到諸多的政策設計和激勵,尚需看后續政策的出臺,但是仿制藥整體承壓不可避免。
我們認為政策執行的力度和決心是毋庸置疑的,但要想后續成功推行,還需要多方面的考慮和協調,在于:1)、醫保局的能量是有限的,在政策協調中并不能力排眾議,涉及到利益問題,需要妥善解決,比如:帶量采購打掉的是渠道和醫生的利益,這里需要進行補償的設計,比如節省的費用能夠返還部分或全部用以補償醫院和醫生的損失,不至于對現有處方行為造成大的影響,需要說明的是,醫保的戰略購買雖然說是要和醫院博弈,但在目前和未來很長一段時間內,醫院醫生依然是醫療整個鏈條中最強勢、不對稱信息優勢最明顯的一方,理應擁有較強議價權。
2)、最低價中標雖說本身是市場的機制,但唯一中標可能會產生更多的不利因素,主要在于標的不確定性對于資本投資是大忌,無法形成較好的預期,不利于資本進行投資,而我國仿制藥整體水平的提升時間長,需要大額資金的投入,因此需要重點斟酌。再比如流通環節的CSO承壓,有沒有后續行業的準則出來能具體細化。
這里的實質是在于三醫聯動,也就是說,醫保、醫療和醫藥的改革是需要協調的,好比三輪車的三個輪子,要想車跑的好,三個方面的改革速度不能差異太大,醫保的進展速度可以加快,可以作為帶頭人引領醫療和醫藥改革,但是醫療和醫藥的改革需要跟進,比如帶量采購必須要理順醫生的報酬機制,在醫療改革方面出臺舉措來協調。
三醫聯動共同推動醫改
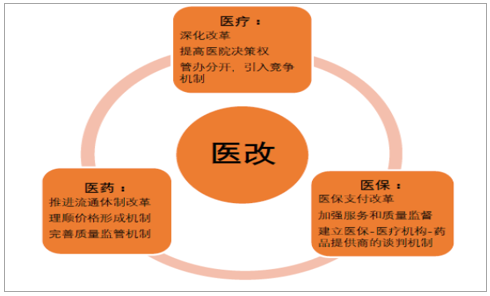
數據來源:公開資料整理
從目前的財政和人口形勢看,對于仿制藥的帶量采購只是醫保的第一把火,后續會繼續燒向其他領域。我們認為,醫保的基準是質量,在于花的錢值不值,是藥物經濟學的考量,因此實打實的療效是醫保認為關鍵指標。這里推行臨床路徑和按病種付費是未來醫保著眼的政策。因此要作為醫保內的藥品,質量、性價比是重要的考量。
我國醫保制度發展歷程
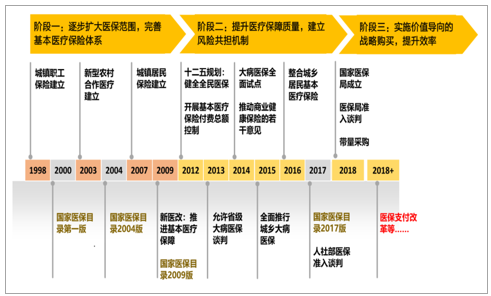
數據來源:公開資料整理
輔助用藥:未來占比將進一步降低,這類藥此前醫院用藥占比大,占用醫保資源較多,是醫保持續嚴控的領域。中成藥:雖然中醫生不提倡中藥按照西藥體系評價,但是藥品本身大多是西藥劑型,均一穩定,醫保方如果按照臨床要求也無可厚非,倒不需要中成藥能向西藥那樣解析得很清晰,靶點、機理研究的很透徹,但是我們認為,中成藥若能在有效性和安全性上提出更多的臨床研究和證據,那么后續在臨床路徑、醫保控費方面能相對受益,否則也不能排除醫保對中成藥后續實施進一步的控費。
器械:器械領域高值耗材可能存在壓力,器械的流通方式和藥品存在一些差異,比如骨科等是渠道和終端深度綁定的營銷模式,因此定價具有特殊性,不過盈利空間充足,不排除醫保加大控費。對于IVD等小器械,標準不統一,差異化大,有些并入服務收費,因此醫保降價影響相對較小。
生物仿制藥:生物藥的特點是大分子,仿制稱為生物類似物,其仿制的藥品壁壘比創新藥低,但是比化學仿制藥高,由于產品特征估計較難進行帶量采購,我們認為產品降價更多來自于產品周期即產品競爭格局惡化,醫保壓制相對比較小。
相關報告:智研咨詢發布的《2019-2025年中國醫藥制造外包(CMO)行業市場深度調研及投資前景研究報告》

 公眾號
公眾號
 小程序
小程序
 微信咨詢
微信咨詢




















![我國醫保面臨著人口老齡化和利益格局調整的雙重壓力,勞動年齡人口年均凈減700萬[圖]](http://img.chyxx.com/2021/11/U8380Q6SH8_m.png?x-oss-process=style/w320)



